Prueba de Ventilación Espontánea (PVE o SBT)
La prueba de ventilación espontánea (PVE o SBT) es la herramienta estándar para evaluar la capacidad del paciente de respirar sin soporte ventilatorio y constituye el paso más importante en el proceso de liberación de la ventilación mecánica. Su realización diaria es segura, eficaz y reduce significativamente la duración de la ventilación mecánica, la estancia en UCI y la mortalidad.
Aproximadamente 40% del tiempo que un paciente pasa en ventilación mecánica se dedica al proceso de destete. Globalmente, cerca de 20 millones de personas reciben ventilación mecánica anualmente, y la ventilación prolongada se asocia con complicaciones graves como neumonía asociada a ventilador, disfunción diafragmática, delirium, debilidad adquirida en UCI y mayor mortalidad.
La PVE permite identificar precozmente a los pacientes que pueden respirar espontáneamente, acelerando la extubación y reduciendo la exposición a estas complicaciones.
PSV 30 min vs Pieza T 2h en Pruebas de Respiración Espontánea
Ensayo clínico aleatorizado multicéntrico que evalúa si una prueba de respiración espontánea (PRE) menos exigente —30 minutos con soporte de presión (PSV)— resulta en mayor tasa de extubación exitosa frente a la estrategia más exigente de 2 horas con pieza T.
- PSV 30 min logró 8.2% más extubaciones exitosas que Pieza T 2h (p=.001)
- Tasa de reintubación similar: 11.1% PSV vs 11.9% Pieza T (p=.63)
- Mortalidad hospitalaria significativamente menor con PSV: 10.4% vs 14.9% (p=.02)
- Mortalidad a 90 días: 13.2% PSV vs 17.3% Pieza T (HR=0.74; p=.04)
- Estancia en UCI y hospital sin diferencias significativas
Diseño y Métodos
- Ensayo clínico aleatorizado multicéntrico
- 18 UCI en España (ene 2016 – abr 2017)
- Seguimiento hasta julio 2017
- Análisis por intención de tratar
- Aleatorización 1:1 con bloques opacos de 4 pacientes por centro
- ≥18 años con VM ≥24 horas
- Resolución/mejora de causa de intubación
- Estabilidad hemodinámica (PAS 90–160 mmHg, FC <140/min)
- Glasgow ≥13
- SpO₂ >90% con FiO₂ ≤0.4; FR <35/min
- Secreciones no copiosas (<3 aspiraciones en 8h)
- PRE de 30 minutos
- Soporte de presión de 8 cmH₂O
- PEEP = 0
- FiO₂ sin cambios respecto a VM previa
- PRE de 2 horas
- Ventilación con pieza T (sin soporte)
- FiO₂ sin cambios respecto a VM previa
- Mayor carga de trabajo respiratorio
| Tipo | Desenlace | Definición |
|---|---|---|
| Primario | Extubación exitosa | Libre de VM invasiva 72h tras primera PRE |
| Secundario | Reintubación | Reintubación dentro de 72h post-extubación |
| Secundario | Estancia UCI/Hospital | Días de ingreso |
| Secundario | Mortalidad | Hospitalaria y a 90 días |
| Exploratorio | Traqueostomía | Necesidad de traqueostomía |
| Post hoc | Escala Borg | Disnea al final de la PRE (0–10) |
Resultados
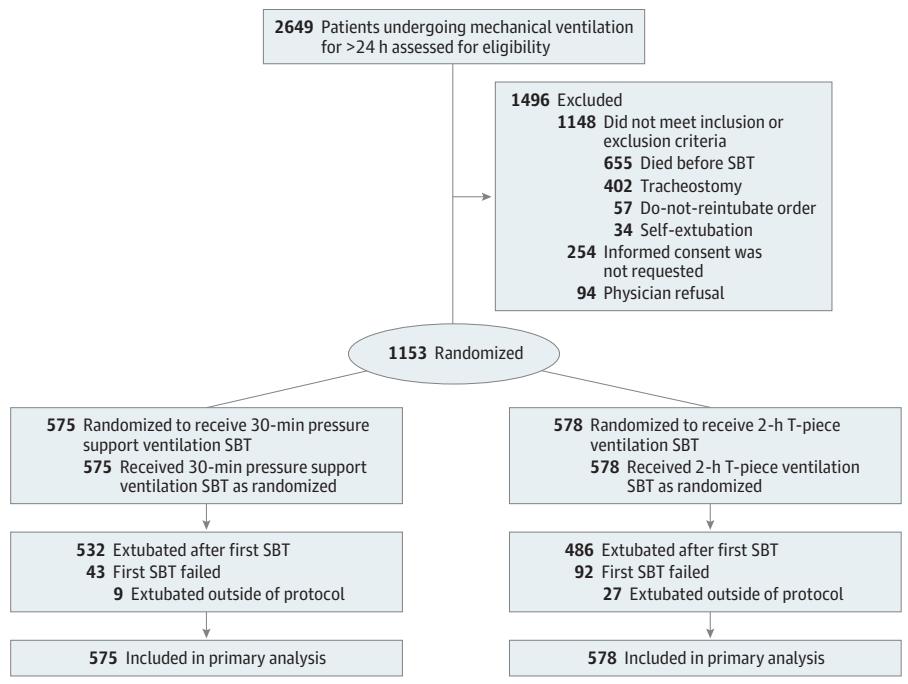
Figura 1. Flujo de participantes en el ensayo. De 2.649 pacientes con VM ≥24h, 1.153 fueron aleatorizados.
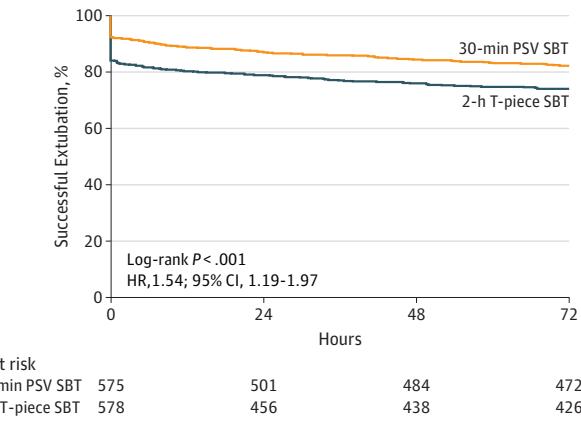
Figura 2. Probabilidad de extubación exitosa tras primera PRE. El grupo PSV muestra superioridad significativa (HR=1.54; p<.001).
| Desenlace | PSV 30 min | Pieza T 2h | Diferencia (IC 95%) | p |
|---|---|---|---|---|
| Extubación tras 1ª PRE | 92.5% (532) | 84.1% (486) | +8.4% (4.7–12.1) | <.001 |
| Reintubación 72h | 11.1% (59) | 11.9% (58) | -0.8% (-4.8 a 3.1) | .63 |
| Estancia UCI (mediana) | 9 días (IQR 5–17) | 10 días (IQR 5–17) | -0.3 días (-1.7 a 1.1) | .69 |
| Estancia hospital (mediana) | 24 días (IQR 15–40) | 24 días (IQR 15–39) | +1.3 días (-2.2 a 4.9) | .45 |
| Mortalidad hospitalaria | 10.4% (60) | 14.9% (86) | -4.4% (-8.3 a -0.6) | .02 |
| Mortalidad 90 días | 13.2% (76) | 17.3% (100) | -4.1% (-8.2 a 0.01) | .04 |
| Traqueostomía | 7.1% (41) | 8.7% (50) | -1.5% (-4.6 a 1.6) | .38 |
| Mortalidad UCI (post hoc) | 5.0% (29) | 6.6% (38) | -1.5% (-4.2 a 1.1) | .26 |
| Variable | OR ajustado | IC 95% | p |
|---|---|---|---|
| Grupo PSV (vs Pieza T) | 1.64 | 1.23–2.20 | .001 |
| Duración VM antes de PRE | 0.96/día | 0.94–0.98 | <.001 |
| EPOC | 0.62 | 0.44–0.87 | .006 |
Análisis de Subgrupos
Todos los subgrupos favorecen PSV 30 min. RR >1 indica beneficio con PSV.
| Característica | PSV 30 min (n=575) | Pieza T 2h (n=578) |
|---|---|---|
| Edad mediana (RIC), años | 65 (52–75) | 63 (53–73) |
| Mujeres, n (%) | 223 (38.8%) | 205 (35.5%) |
| APACHE II mediana (RIC) | 16 (11–22) | 16 (11–22) |
| EPOC, n (%) | 110 (19.1%) | 118 (20.4%) |
| Enf. cardiovascular, n (%) | 146 (25.4%) | 162 (28.0%) |
| Diabetes mellitus, n (%) | 123 (22.0%) | 147 (25.8%) |
| Días VM antes de PRE, mediana | 4 (2–8) | 4 (2–8) |
| Ingreso médico no respiratorio | 215 (37.4%) | 206 (35.6%) |
| Ingreso médico respiratorio | 189 (32.9%) | 190 (32.9%) |
| Cirugía urgente | 105 (18.3%) | 113 (19.6%) |
Discusión y Conclusiones
- La PRE con PSV 30 min fue mejor tolerada: 92.5% completaron la PRE vs 84.1% con pieza T
- La mayor tasa de extubación exitosa con PSV se explica por más pacientes extubados tras la PRE, no por menor reintubación
- El tiempo hasta reintubación fue similar (~24h en ambos grupos), descartando fallo respiratorio inmediato post-PSV
- La autoextubación durante la PRE fue más frecuente en el grupo pieza T, indicando peor tolerancia
- La mortalidad hospitalaria y a 90 días fue significativamente menor con PSV, sin explicación por diferencias en reintubación o APACHE II
- Metaanálisis previo (Sklar 2017): pieza T replica mejor la fisiología post-extubación
- Metaanálisis (Burns 2017): PSV logra mayor tasa de extubación exitosa
- Guías ATS 2017: recomiendan PSV con evidencia moderada
- Matic 2004: PSV 2h vs pieza T 2h mostró diferencia similar (80% vs 73%)
- Este ensayo resuelve la controversia con el mayor tamaño muestral hasta la fecha
- Uso de VNI y cánula nasal de alto flujo no protocolizado post-extubación
- Investigadores y médicos no cegados a la asignación
- 36 pacientes (3.1%) extubados fuera de protocolo (análisis de sensibilidad no mostró sesgo)
- Sin ajuste por comparaciones múltiples en análisis secundarios